声明:本文转自北京福禧康宁信息技术有限公司所创办的 “神外前沿”新媒体中的《徕卡神刀博览》栏目。该栏目由徕卡显微系统与“神外前沿”新媒体合作创办的一档精品神经外科手术展播类栏目,由“神外前沿”邀请国内外神经外科专家投稿。根据合作协议,徕卡可转载该栏目文章。未经“神外前沿”新媒体和原作者授权,禁止徕卡以外的第三方转载。文中内容属于作者个人观点,不代表徕卡。
徕卡神刀博览第14期|三博脑科张宏伟:进攻是最好的防守 巨大侵袭性垂体腺瘤要敢于对下丘脑区域肿瘤全切除
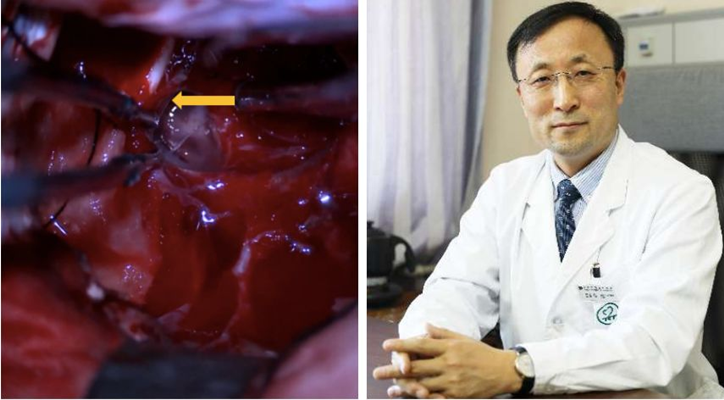
神外前沿讯,巨大侵袭性垂体腺瘤的手术风险高、难度大,至少目前来看,显微镜下开颅手术仍是最有效的治疗手段,必要时可以辅助神经内镜。
目前,首都医科大学三博脑科医院颅底肿瘤病区张宏伟教授团队已经将此类手术的围手术期死亡率降低到了4.8%(2008-2015统计结果),远远低于国际上的4.6%-18.5%的平均水平,下一步张宏伟教授要再进一步,看能否将这种巨大侵袭性垂体腺瘤的围手术期死亡率降低到正常颅底肿瘤的水平即1%以下。
如何做到这一点,仍然是神外手术老生常谈的话题——把握好进退之道,在绝大部分巨大侵袭性垂体腺瘤的手术中,可以说进攻就是最好的防守。张宏伟教授认为,此类手术中最主要的就是要保护好下丘脑功能,而“大胆”地将下丘脑区域的肿瘤全切除,是最好的保护手段。
另外一方面,手术也不能一味冒进,片面追求全切除。张宏伟教授认为,残留很小一部分在海绵窦里的肿瘤,在确实难以切除的情况下,可以考虑随访和伽马刀治疗,不能冒进切除而导致患者出现较为严重的功能障碍,特别是对于年轻患者。当然张宏伟教授也在尝试联合内镜,将这部分残留肿瘤尽可能多的切除。
近日,张宏伟教授接受了神外前沿的专访并讲解了一期手术视频,内容如下:
手术视频
术者访谈
围手术期死亡率希望降低到1%
神外前沿:为什么关注巨大侵袭性垂体腺瘤的手术治疗?
张宏伟:肿瘤直径大于4公分并侵袭周围结构的垂体腺瘤被称为巨大侵袭性垂体腺瘤,这类肿瘤通常在脑内会向海绵窦、蝶窦斜坡方向、两侧丘脑及颞叶方向生长,再加上向三脑室内生长,就会压迫视神经、视交叉、动眼神经、垂体、垂体柄,特别是下丘脑结构,这就是所谓侵袭性的体现。
巨大侵袭性垂体腺瘤极易对重要结构产生致命性的影响,因此死亡率高。2012年国外数据显示,这种巨大垂体瘤围手术期死亡率达到4.6%-18.5%,致残率平均达到10%。
手术有很大风险,我早年在天坛医院读博士的时候接触到的第一个死亡的病人就是巨大垂体腺瘤患者,当时印象很深刻。后来三博医院成立之后,在于春江教授的带领下,我们是怀着攻克这种疾病的心态去做的。经过这么多年的努力,积累了一定的经验和看法。
神外前沿:巨大侵袭性垂体腺瘤,你们团队的围手术期死亡率是多少?
张宏伟:据我们统计,2008年到2015年期间,我所在三博脑科医院颅底肿瘤病区,这类肿瘤围手术期死亡率为4.8%,和国外比较已经很低了,但说心里话这个结果出来时还是超过了我的预期。我的目标是把巨大侵袭性垂体腺瘤的围手术期死亡率降低到正常肿瘤的水平,也即1%以下。我觉得这个目标是可以实现的。
做好手术:进攻是最好的防守
神外前沿:垂体腺瘤治疗的决定性因素是什么?
张宏伟:我认为最重要的是术者的经验和手术能力。首先,有了大量的垂体瘤手术的经验,才能做巨大侵袭性垂体腺瘤手术,有些情况下术者还要具备丰富的三脑室内肿瘤手术的经验。在此基础上,要降低围手术期死亡率,就要把下丘脑功能保护好。而下丘脑功能保护最重要的一点,是要把下丘脑区域的肿瘤全切除。
过去巨大垂体瘤手术之所以死亡率那么高,可能就是因为不敢在下丘脑这个区域下手,残留了一部分肿瘤,致使术后出血率增高由此造成预后很差。而把肿瘤切除干净,没有压迫,对下丘脑反而是最好的保护。
神外前沿:切干净了反而更安全?
张宏伟:肿瘤切不干净就容易出血,而且最容易在关键部位出血,术中经验不足的医生看到出血就不敢动了,其实通常肿瘤切除干净之后反而出血就停住了。现在有些医生就是因为下丘脑区域不敢动,在上面压上海绵,导致后期血肿、病人状态昏昏沉沉,甚至死亡。
神外前沿:切除干净的标准是什么?
张宏伟:整个肿瘤有一个假包膜,下丘脑部位的假包膜全部分离掉才算切除干净。
神外前沿:垂体腺瘤和正常组织之间是压迫关系,不是浸润或侵袭关系,所以理论上是都可以全部拿掉的?
张宏伟:少数情况下肿瘤和组织之间粘得很紧,这时强行把整个包膜分离下来会造成下丘脑损伤,因此没法完整地分离包膜。但这种情况发生的概率只有不到5%,95%以上的假包膜都是可以分离干净的,当然这个数据是我自己的经验体会。

全切除技巧与最佳入路
神外前沿:那如何在术中找到下丘脑?
张宏伟:下丘脑是个体积比较小的结构,巨大的肿瘤把下丘脑压迫到了哪个位置,术中很难判断。但我们总结了很多病例,发现其中是有规律可循的:沿着残存的垂体和垂体柄能够追踪到整个下丘脑的区域。因为下丘脑、垂体柄、垂体三者是连在一起的。巨大肿瘤的手术中,下丘脑的区域确实很难找,但经验丰富的医生还是能够找到残存的垂体和垂体柄的,而垂体和垂体柄连接的区域可以认定为下丘脑。对于这个区域的操作要格外小心,不能残留肿瘤。大多数残存的垂体和垂体柄都位于肿瘤的一侧偏后方,而且基本都可以从术前的冠状位、矢状位强化核磁上判定出来。
神外前沿:除了术者的经验和手术能力之外,入路是垂体腺瘤治疗的决定性因素吗?
张宏伟:入路不是决定性因素,对于这种大的肿瘤,基本上都是采用开颅手术,有的专家选择联合入路,比如翼点入路联合额下入路。实际上单一的额下入路能解决90%左右的手术,大多数情况下没必要采用联合入路。因为垂体瘤本身很软,已经形成巨大的肿瘤通路,且额下入路视野很宽阔。
另外,额下入路处理垂体瘤的“根”最直接,而翼点入路由于周围有血管、视神经的阻挡等,角度不好,所以个人认为额下入路是相对的最佳入路。
也不可片面追求全切除
神外前沿:海绵窦内血管、神经纵横,如果肿瘤侵袭到海绵窦,要把肿瘤从血管和神经中一点一点地掏出?
张宏伟:侵袭到海绵窦内的肿瘤,开颅手术未必能完全切除,还要考虑患者的实际状况,如果患者很年轻,把海绵窦里的肿瘤切除干净很可能会严重损伤到海绵窦内的神经,这个时候就要慎重。
但是大部分情况下,海绵窦内侧壁都会有个大小不等的、被肿瘤浸润掉的缺口,通过这个缺口或根据肿瘤的浸润方向我们还可切开海绵窦外侧壁将海绵窦里的肿瘤大部分切除,甚至近全切除。
除非肿瘤相对较韧,就会很难切下来,残留一部分在海绵窦里。其实,残留的肿瘤相比于整个巨大的肿瘤而言微乎其微,通过伽马刀或者定期观察就可以了。
神外前沿:也在尝试联合内镜?
张宏伟:我也在尝试在开颅手术中使用内镜,能让肿瘤切除的更彻底。比如之前的一例生长激素腺瘤,这类肿瘤切除的越干净患者预后就越好,所以一定要精益求精,肿瘤切完后用内镜观察,就发现鞍内垂体柄和垂体之间的夹角处藏有一块2~3mm的肿瘤残留。
神外前沿:巨大垂体腺瘤如果能通过术后切除干净的话,也能达到治愈效果?
张宏伟:巨大的垂体瘤需要采用综合治疗手段,比如手术做完后,小块残留部分要定期观察,必要时需要用伽玛刀来控制,有些时候还得看病理和分子病理结果,瘤床的放疗有时也是必须的,但有一点需把握:综合治疗策略的出发点一定要以患者的生活质量为基准。
具体到手术如何保证患者术后生活质量,残存垂体要保护好,很多人认为巨大垂体腺瘤术中找不到残存垂体了,其实残存垂体总是存在的,有些病例做完手术后化验发现垂体功能反倒恢复了,毕竟压迫解除了。也就是说,巨大垂体瘤治愈要靠综合治疗,但手术在其中起决定性作用。
手术过程及讲解
1、分离:
分离寻找双侧视神经,巨大侵袭性垂体腺瘤经常会把视神经压迫的比较严重,双侧视神经之间是扩大的第一间隙,于第一间隙鞍隔打开后处理鞍内肿瘤。小技巧是双极电凝使用, 注意避免损伤散在的垂体柄 。如果术前读片和术中经验判断此处无垂体柄,于是把鞍隔尽可能地贴近前颅底打开,目的是使刮圈刮除蝶窦、斜坡等肿瘤的空间更大。
2、切除:
如果肿瘤侵犯到筛窦了,整个斜坡已被侵蚀,这时希望通过开颅手术达到近全切除,那就要把鞍结节打开,这样就可以直上直下切除斜坡肿瘤。此时的鞍结节也已经被肿瘤浸润,骨质较薄,不用磨钻磨除了。此时注意切除范围不要过深,尽量保证蝶窦粘膜、筛窦粘膜的完整,这样术后脑脊液漏的几率就非常小了。
3、刮除:
用大号的可弯曲可调节的刮圈,来刮除斜坡方向的筛窦内以及蝶窦内肿瘤。斜坡方向肿瘤刮除时,能明显感觉到斜坡骨质的硬度。刮除侵袭到双侧海绵窦内的肿瘤,手法要轻柔,同时尽量不遗漏任何部位。对于筛窦视野盲区残存肿瘤处理,能用内镜最好。
4、出血处理:
牵拉脑组织,分离出右侧视神经,处理靠近视神经部位的鞍隔。不能害怕出血,在解剖结构很明确的前提下,大刀阔斧地切除掉肿瘤反而能起到很好的效果。暴露肿瘤后,再处理颈内动脉和动眼神经。静脉型渗血其实很好控制,而压迫太多海绵会对周围组织造成损伤。
5、清除血管粘连等残留肿瘤:
快速分离肿瘤界面,靠近大脑前动脉、前交通动脉时,要细致,注意力度幅度范围,吸引器的使用是最关键的。动脉血管上残存的肿瘤尽量彻底清除。动眼神经三角位置,靠近大脑中动脉、豆纹动脉时的处理要细致。
手术案例资料
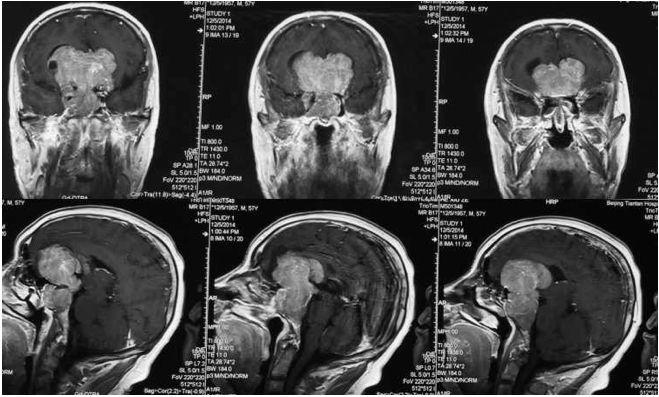
术前:男性,57岁,淡漠2年,内分泌检查(-)

术中

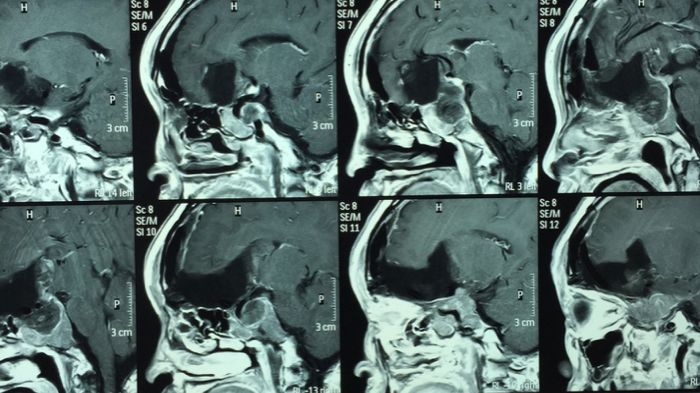
术后:核磁显示垂体柄位于侧后方
术者简介

张宏伟 主任医师、教授、博士研究生导师;首都医科大学第十一临床医学院 副院长;首都医科大学三博脑科医院神经外科主任;首都医科大学三博脑科医院颅底病区主任;中国医师协会神经外科医师分会微侵袭神经外科专家委员会 委员;中国垂体瘤协作组专家委员会委员;《中国微侵袭神经外科杂志》编委;《中华外科杂志》第十一、十二届编辑委员会 通讯编委;《中国脑科疾病与康复杂志》编委。
1994年毕业于大连医科大学临床医学专业;2000年获大连医科大学神经外科专业硕士学位;2004年获首都医科大学附属天坛医院神经外科学博士学位;2004年开始在北京三博脑科医院工作至今;2007年于工作期间获北京大学外科学博士后。张宏伟教授多年来主要从事各种颅底肿瘤、脑肿瘤的临床治疗与研究。如各种复杂的垂体瘤、脑膜瘤、三脑室后部肿瘤、颅内外沟通肿瘤等手术经验丰富;张宏伟教授还在国内积极倡导开展经脉络裂入路结合室间孔入路切除三脑室后部肿瘤,同时进行三脑室底造瘘解决脑积水问题,避免了二次分期手术。近十余年来,在国内已完成垂体瘤手术1000余例,其中巨大侵袭性垂体腺瘤上百例、脑胶质瘤手术900余例、颅底脑膜瘤手术860余例、听神经瘤手术600余例,其中大型听神经瘤面神经解剖保留率已达96%、完成三脑室后部肿瘤(松果体区肿瘤)130余例、完成颅底脊索瘤、颅咽管瘤、颈静脉孔区肿瘤及颅内外沟通肿瘤等580余例,积累了丰富的临床经验,2014年入选“中国名医百强榜单”,现年均完成各种高难度手术近600台。
张宏伟教授与我国著名神经外科专家于春江教授共同编著专著一部:《鞍区病变影像诊断与治疗策略》;主持国家自然科学基金委、卫生部、北京市科委、北京市教委等课题6项;在Neurosurgery、Neurosurgical Review、 Neurological Research、《中华外科杂志》、《中华神经外科杂志》、《中国微侵袭神经外科杂志》、《中华神经医学杂志》、《中国神经肿瘤杂志》等中外杂志上发表专业学术论文30余篇。专业特长:颅底外科、三脑室后部肿瘤、脑干肿瘤。