声明:本文转自北京福禧康宁信息技术有限公司所创办的 “神外前沿”新媒体中的《徕卡神刀博览》栏目。该栏目由徕卡显微系统与“神外前沿”新媒体合作创办的一档精品神经外科手术展播类栏目,由“神外前沿”邀请国内外神经外科专家投稿。根据合作协议,徕卡可转载该栏目文章。未经“神外前沿”新媒体和原作者授权,禁止徕卡以外的第三方转载。文中内容属于作者个人观点,不代表徕卡。
徕卡神刀博览第74期| 专访湘雅医院刘志雄:黄荧光技术对神外手术的价值何在

神外前沿讯,目前,神经外科术中影像监测技术发展日新月异,包括术中B超、术中磁共振、术中导航等等。
这些技术如何组合与选择,才能发挥最大效能,以此提高手术精准度?与这些技术相比,显微镜下的黄荧光技术又有哪些优势和特色?术中影像监测技术又如何与电生理监测、PET等技术手段组合在一起,打好“组合拳”?
近日,中南大学湘雅医院神经外科主任刘志雄教授向神外前沿分享了这方面的经验和见解,访谈和手术录像如下:
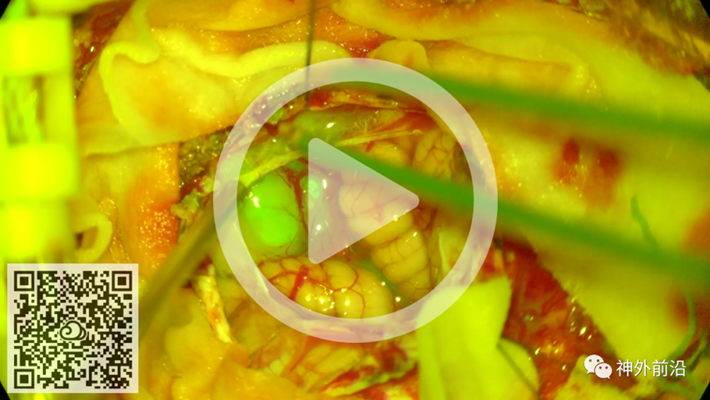
湘雅神外团队黄荧光手术视频演示,观看请扫描上图二维码
访谈实录:
神外前沿:科室在颅底手术上,开展了哪些工作?
刘志雄:颅底手术我们分为肿瘤、外伤和血管几类,其中以颅底肿瘤为主,手术量比较多。颅底肿瘤又分为良性和恶性两大类,恶性还是以脊索瘤为主,还有视路胶质瘤、生长在前颅底的嗅母细胞瘤,以及鼻腔来源的一些肉瘤,向斜坡生长的鼻咽癌等少见的恶性肿瘤。
良性的包括脑膜瘤、颅咽管瘤、神经鞘瘤等中线区的,还有中线旁区的肿瘤,我们和耳鼻喉科等合作比较紧密。
神外前沿:颅底手术中的术中监测,有哪些在科室中开展和应用?
刘志雄:术中视神经监测,现在还不好做,是因为技术本身的限制,对动眼神经、三叉神经、面神经在开展监测,探索了舌下神经部分监测。
形态学上的监测,有术中CT,还有术中DSA可以监测肿瘤和血管的关系。手术操作上显微镜的帮助很大。
我们有一个专门的颅底病房,有四个治疗组,50张床位。还有三个专业组也开展颅底手术,人员齐备,设备也比较全,唯一遗憾的是暂时还没有术中磁共振,另外内镜颅底手术也是我们的优势之一。
神外前沿:脑血管方面,科室有什么进展?
刘志雄:主要是介入,在动脉瘤血流导向装置治疗上,紧跟国内外步伐,已经积累了大量病例。另外就是脑血管畸形,目前有了术者DSA和术中CT,就可以在开颅的情况下,先切除再做DSA检查,如果有残留或出血,会继续手术切除。另外,大型血管畸形的杂交(复合)手术室下的治疗,也做得不错。脑血管方面也在湖南内做了一些普及工作,省内很多地市级医院已经购买了DSA机。
神外前沿:血管荧光技术,是否要推广和普及?
刘志雄:血管荧光是很好的理念和技术。对没有正常边界的恶性肿瘤如脑胶质瘤,如果没有很丰富的临床经验去辨别肿瘤和正常脑组织的边界,是很难进行全切除或大部分全切的。有了荧光尤其是黄荧光技术之后,可以把肿瘤和正常脑组织区分出来,提高对肿瘤辨识度,这对提高手术全切除是很有帮助的。我们在各类学术会议上也在讲荧光技术,确实对手术帮助很大,但前提是要有好的荧光显微镜,否则还是凭术者的经验。
神外前沿:胶质瘤切除中的术中黄荧光和术中磁共振、术中超声和导航相比,有什么区别?
刘志雄:这个问题很好。术中磁共振、B超和荧光,都是影像学技术,导航对病变并没有精确的定位,只是借助影像学技术将靶点找到。这些技术都是各有千秋,我将其统称为术中影像监测技术。术中除了影像学监测,还有电生理和血管造影等。
术中导航是告诉术者病变的位置在哪里,而且是提醒术者即刻的操作区域,但这是手术前已经预测的固定的影像靶点,手术者操作的位置不一定和术前预测的位置是否完全匹配。
术中磁共振是适时的,病变会随着我们手术操作的时间和程度,而出现位置的改变,可能是1毫米,也可能是10几毫米,因为神外手术中会出现脑组织的移位和肿瘤切除后脑组织的塌陷等情况。导航中术前病变位置没有改变,但肿瘤切除一半后,病变可能会移位,这时再用导航可能就没有那么精确了。术中磁共振就解决了这个问题,切到哪一步都会随时建立影像,显示出病变的位置和变化。
与脑组织、血液、脑脊液、血管在术中可能出现位置改变不同,颅底的骨性标志不会随着手术而改变位置,所以我觉得导航更适合这些不变的位置,如前颅底、中颅底、后颅底的手术。术中磁共振则更适合监测会改变位置的脑组织、血管等。
B超像术中磁共振一样,可以适时建立影像,但B超相比术中磁共振在操作性和实用性上要强得多。术中磁共振设备造价很高,还要有配套相关设备、基建及手术室改造、防护等等,加在一起可能要8000-9000万,而术中B超声设备通常就是100-200万。但区别是术中磁共振定位非常精确。
黄荧光是通过显微镜发射不同波长的光谱,来捕捉肿瘤组织中已经染色的荧光物质,来显示肿瘤的边际和形状,能直接指导医生切除肿瘤病变。而其他检测手段,对肿瘤本身的性质,通过术者的肉眼和手感,没有明显的改善,但黄荧光就像给肿瘤披上不同颜色的衣服。黄荧光的显影剂也很便宜,100多元一次。
这些技术各有千秋,我们在手术中将其都结合到一起。有了这些技术辅助,年轻医生可以缩短学习曲线,通过不是很长的学习,有能够将肿瘤切除的手术做得比较好。
神外前沿:术中磁共振和黄荧光,在切除肿瘤中,两者准确度哪个更好?
刘志雄:应该说两者的准确度都很高,不会相差太大,具体的对比研究,应该还没有人做过。根据我们的经验术中磁共振也是做的增强扫描,通过增强剂来找到肿瘤的边界,然后结合术者的经验,包括术者肉眼辨识、手术器械的触感等经验,还有对肿瘤质地、血运情况等情况来判断。术中磁共振还是注射增强剂来看有没有强化。黄荧光也可以理解为注射一种造影剂(荧光素钠),通过代谢让肿瘤显影,通常在1.5-2小时内,肿瘤显示得非常明显。随着时间推移,“黄荧光”也可能从血管中流出了,因为肿瘤可能会出血。
神外前沿:术中磁共振造价较高、术中电生理监测还需要单独一个团队,如果有了黄荧光,只依靠这个技术,是否就可以达到手术要求?
刘志雄:如果在五六年前可以这么说,有了黄荧光就可以不用术中电生理监测或者有术中磁共振了黄荧光就会少用一些,现在我个人认为不能这么说了,应该都要有。因为术中磁共振已经不仅仅是找到肿瘤边界这个单一的功能了,更多是做功能保护。
如果医生就是用来做简单手术切除肿瘤如胶质瘤,用黄荧光够了,没必要搞磁共振等那么顶配的设备,那样有点划不来。
当然,使用黄荧光需要一些技巧,也不能随便或者提早或推后打注射,并且如果使用时间掌握不好或者使用这个黄荧光技术不好,也是没有发挥黄荧光的作用。我们刚开始使用黄荧光时也是术野一片黄,慢慢积累经验黄荧光越来越多,也熟练了,我们觉得还可以。
神外前沿:高级别的胶质瘤和低级别的胶质瘤,或者不同的病种之间,他们对黄荧光是否有不同的要求或特点呢?
刘志雄:因为胶质瘤不同的代谢速度、代谢能量等不一样,所以一般在高级别的胶质瘤用黄荧光会显得会更好一点。
另外一方面,如果肿瘤位于非功能区,低级别或高级别胶质瘤,无论是否有黄荧光,我们都会尽量的扩大切除;如果是肿瘤在功能区或者接近功能区的时候,黄荧光技术还是显示了其优点。
神外前沿:磁共振和B超应该是影像学信息,PET是代谢信息,通过打药进去然后显示它在线的状态,请问,黄荧光是代谢信息还是影像信息呢?
刘志雄:黄荧光跟PET差不多。因为PET有同位素标记的,然后再用CT把它捕捉到,通过计算机处理活动,也可以实现。
PET有同位素标记的,然后再用CT扫描把它捕捉到,通过计算机处理活动,也可以实现。黄荧光是用一种光谱照射术野,让它发光,变成肉眼可见光,我们就看得到肿瘤。所以,黄荧光应该是可视的一个代谢过程。
神外前沿:大家现在越来越关注,数字神经外科的先进监测手段。我们想问,磁共振、B超导航、电生理监测、黄荧光等这么多技术,您是怎么来用这些组合拳的?比如说是不是每台手术都要用,还是说特别复杂的手术才用?如果用的话,他们是怎么配合的?
刘志雄:目前来说,常规的是电生理监测,我们现在基本上百分之七八十的开颅病人都要求用电生理监测;为什么还有百分之二三十没用用电生理监测呢?比如额肌极的、简单一点的凸面的脑膜瘤等小的手术,不涉及太多脑组织手术时,我们基本上就没有太多坚持用电生理监测了;其它还有一些,比如胶质瘤、大一点的脑膜瘤,还有垂体瘤—我们现在还是用的少,但是我也慢慢感觉到,垂体瘤术中对电生理监测有需要。所以,我觉得,手术中基本上都应该要用到电生理监测。
影像学方面,包括B超、术中磁共振、导航、黄荧光等,黄荧光技术主要运用于胶质瘤手术,特别是功能区的胶质瘤切除术;对于肿瘤直径超过4cm的肿瘤,而且涉及到深部脑组织的,还有用B超;术中磁共振,我们医院目前暂时没有。
所以,这套组合拳中,电生理监测和导航是我们的常规手段,而且我们科室是有电生理监测的医师8位,机器设备和人员都能够满足我们每天20台的常规手术和一些急诊开颅手术,椎管内肿瘤等手术也都能够满足;B超使用的不是很多;黄荧光一般在恶性肿瘤中会使用。
受访专家简介

刘志雄 教授,现任中南大学湘雅医院神经外科教研室、神经外科、神经肿瘤外科主任,全国神经外科住院医师、专科医师培训基地(湖南)主任。从事神经外科二十余年,主要致力于脑肿瘤微创外科治疗,以脑肿瘤、脑功能保护为研究重点,针对脑肿瘤的发病机制、诊断和治疗展开系统研究,手术疗效达到国际一流水平。参与脑肿瘤、脑血管病等多项指南、专家共识制定。兼任中华医学会神经外科分会委员,中国医师协会脑胶质瘤专业委员会副主任委员、内镜医师分会副秘书长、神经外科医师分会委员,中国神经科学学会神经肿瘤分会常务委员,湖南省医学会神经外科分会候任主任委员,湖南省康复医学会颅脑创伤专业委员会主任委员,中华医学会创伤学分会神经创伤专业组顾问,《国际神经病学神经外科学杂志》主编,《中国耳鼻咽喉颅底外科杂志》副主编等。












