声明:本文转自北京福禧康宁信息技术有限公司所创办的 “神外前沿”新媒体中的《徕卡神刀博览》栏目。该栏目由徕卡显微系统与“神外前沿”新媒体合作创办的一档精品神经外科手术展播类栏目,由“神外前沿”邀请国内外神经外科专家投稿。根据合作协议,徕卡可转载该栏目文章。未经“神外前沿”新媒体和原作者授权,禁止徕卡以外的第三方转载。文中内容属于作者个人观点,不代表徕卡。
徕卡神刀博览第80期| 天坛医院张岩:伴对侧颈动脉闭塞的颈动脉狭窄的手术策略
神外前沿讯,北京天坛医院神经外科脑血管病二病区副主任张岩教授在第四届中国临床神经科学峰会(日程及直播链接)上作为赵继宗院士、王硕教授、张东教授团队成员,做学术报告《伴对侧颈动脉闭塞的颈动脉狭窄患者的治疗策略》。
张岩教授在报告中回顾性研究了天坛医院神经外科和神经介入科从2015年6月至2017年12月收治的957例颈动脉狭窄患者的临床资料。这些患者都经过手术治疗,研究发现伴对侧颈内动脉闭塞(CCO)组有74例,占总的比例7.7%,和统计出来的发病率相似,CEA手术34例,CAS手术40例;而非CCO患者中,413例做CEA手术,470例进行了CAS手术。
提醒手术医生要予以特别关注。

演讲内容如下(经演讲者本人审核并授权神外前沿发布)
缺血性脑卒中是最常见脑卒中类型(占60%-70%),其中20%-30%比例发病是和颈动脉狭窄相关,而颈动脉内膜切除手术(CEA)、支架植入手术(CAS)是治疗重度颈动脉狭窄最有效的办法。在颈动脉狭窄的临床治疗中,发现一组患者的手术风险高、难度大,表现为一侧颈内动脉重度狭窄,而其对侧颈动脉闭塞。
一、研究背景及现状
首先伴对侧颈内动脉闭塞(CCO)的颈动脉狭窄患者的发病率占颈动脉狭窄的6%-10%左右;针对此类患者的治疗,哈佛医学院研究认为,相比药物治疗,手术干预组的死亡率/卒中率危险度可以降低45%;采取CEA或CAS治疗方法,各有利弊,目前尚无确切的结论。
一侧颈内动脉闭塞是否是CEA手术的危险因素?NASCET研究在1995年得出结论,发现CCO患者围手术期的卒中率及死亡率高达14%,高于非CCO组;随后SAPPHIRE研究发现,CCO组CEA手术一年的不良事件累积的发生率可以高达20.1%。然而,ACAS研究发现CCO患者围手术期的卒中率是2.3%,5年脑卒中率是5.5%,和Non-CCO基本是相似的;同样Rockman荟萃分析,CCO患者CEA术后卒中率与非CCO患者无显著差异。
在手术方式的选择方面,VQI研究认为CCO组CEA术后的死亡率为1.1%, CAS组术后死亡率2.8%;NASCET研究认为,CCO患者进行CEA术后不良事件的发生率比较高,达到20.1%,CAS12.2%左右,但分层实验研究发现入组的患者进行CEA,都是比较高风险的病人。Vascular Registry研究发现,CCO患者CAS治疗和CEA治疗术后的不良事件的发生率相似。
二、研究内容和方法
基于上述问题,进行单中心临床资料分析,目的明确(1)CCO患者手术治疗(包括CEA和CAS)的安全性如何?(2)探讨CCO是否为CEA手术的危险因素?(3)CEA术后并发症的危险因素有哪些?
回顾性分析北京天坛医院神经外科和神经介入科从2015年6月至2017年12月收治的957例颈动脉狭窄患者的临床资料。均接受手术,其中一侧颈动脉重度狭窄,一侧颈动脉闭塞的CCO患者共有74例,占总的比例7.7%,与文献报道发病率相似,其中CEA 34例,CAS 40例;而非CCO患者中行CEA手术413例,CAS手术470例。
同时记录、分析血管狭窄、前交通动脉、后交通动脉开放情况,统计分为CCO组与非CCO组,再分4个亚组,CCO-CEA、CCO-CAS亚组;非CCO-CEA和CCO-CAS亚组。两个大组的样本例数差距较大,采取随机抽样控制例数,非CCO-CEA组随机抽120例,CAS组140例;CEA术中未应用转流及补片,CAS手术在血栓保护装置下操作,分析围手术期的不良事件,包括新发卒中、心脏并发症及死亡;远期的不良事件也是包括这几方面。
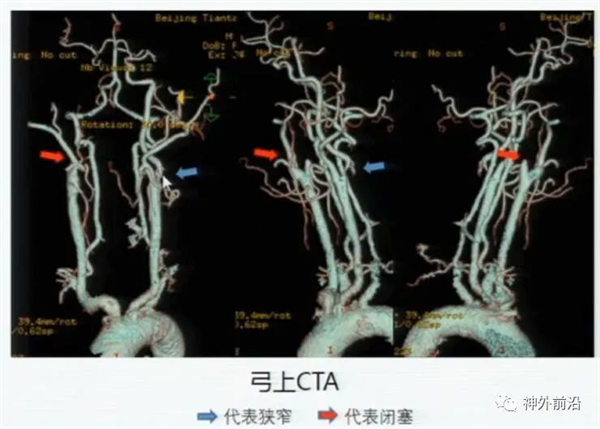
CEA手术前进行弓上CTA检查(普遍,快捷,准确),上图1示,右侧颈内动脉闭塞,左侧是颈动脉狭窄,颈内动脉狭窄部位、范围和程度,清晰可见,而且可以初步判断斑块的性质。超声造影、高分辨磁共振检查对斑块性质的分析更为准确。
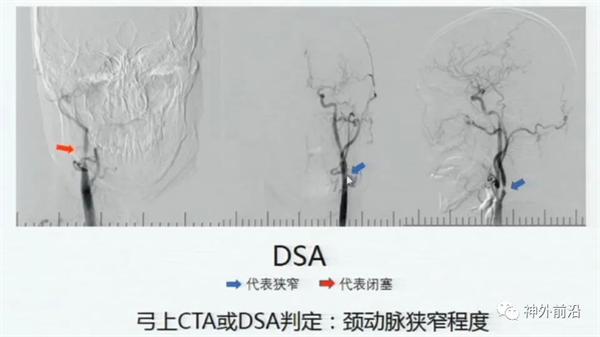
CAS需血管造影检查,上图2示,右侧颈动脉闭塞,左侧颈内动脉起始重度狭窄。
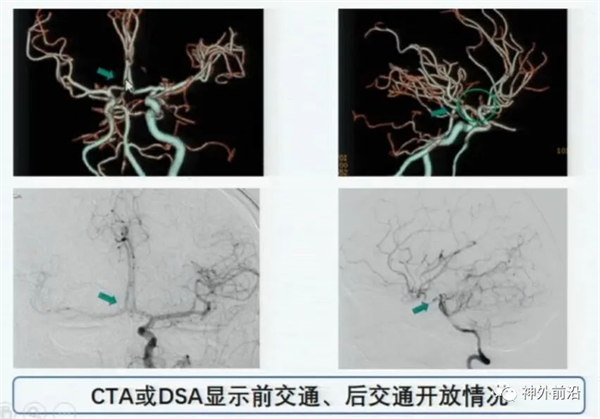
根据CTA或DSA检查评估前交通动脉、后交通动脉开放情况,DSA比CTA显示更清楚,上图3示前交通动脉开发,代偿右侧半球血液供应;后通过后交通动脉开放,代偿前循环的血液供应。
三、研究结果与讨论
1.患者基本信息
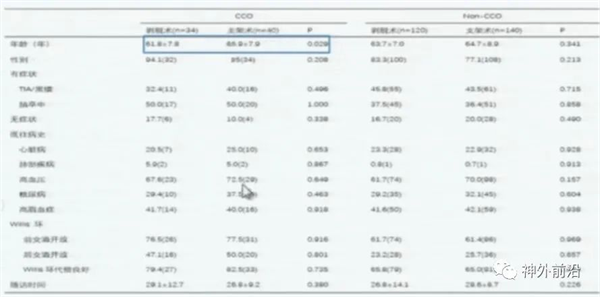
上图4示,患者基本信息如上,在CCO-CAS亚组年龄偏大,其它无显著性差异。
2.术后不良事件
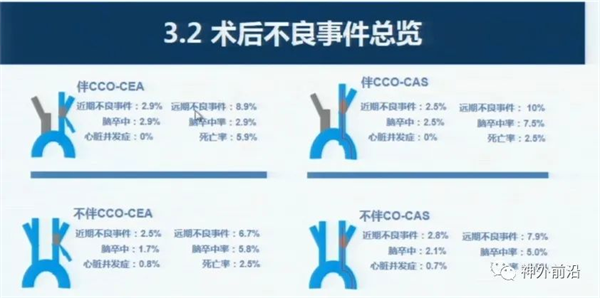
上图5示,术后的不良事件包括脑卒中、心梗及意外、死亡情况;远期也包括这三项,无显著性差异。
3.围手术期卒中结果
对于围手术期并发症,各亚组在颈动脉狭窄解除的情况下,分别出现新发脑梗死或脑出血,但无显著性差异。
4.术后并发症结果
分析比较CCO组和非CCO组围手术期不良事件发生率、远期的并发症发生率及生存曲线,两组结果无显著性差异,提示CCO未增加术后并发症的发生。
CCO-CEA亚组、CCO-CAS亚组术后并发症发生无显著性差异,CCO并没有增加CEA和CAS术后各种并发症的风险。
本组资料CCO-CEA术后不良事件发生率为2.9%,国际医疗中心(John Hopkins、New York Medical Center、Northwestern University和Emory University)报道为2%-5%,介于中间。
同样复习文献,得出结论也是一致的。CCO对于CEA术后不良事件的发生没有显著影响,但手术的难度和风险,还是要引起重视。
5.Willis环代偿
此类患者一侧颈内动脉闭塞,会有一定程度的Willis环代偿。设想Willis环的有效性,包括前交通动脉、一侧或双侧后交通动脉的开放。CCO组前交通开放和后交通动脉的开放率均高于非CCO组。
CCO组-前交通动脉开放患者,术后并发症发生率为1.7%,非开放患者发生率为5.9%;CCO组-后交通动脉开放患者,未出现手术并发症;而后交通动脉未开放患者,发生率为 6.5%;非CCO组结果相似。提示前交通动脉、后交通动脉未开放,术后病人出现脑卒中的风险升高。
颈动脉狭窄患者脑灌注异常,首先与颈动脉的狭窄程度相关,同时与血流代偿也是相关的。长期脑组织慢性缺血,可能诱发出一级血管的代偿开放,通过Willis环向缺血区域代偿供血。
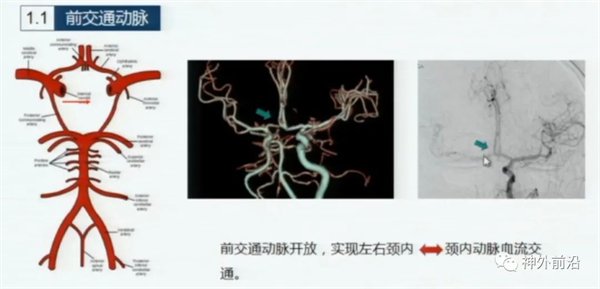
上图6示,前交通动脉、双侧后交通动脉开放的完整的Willis环。前交通动脉开放沟通左右颈内动脉系统的血流。
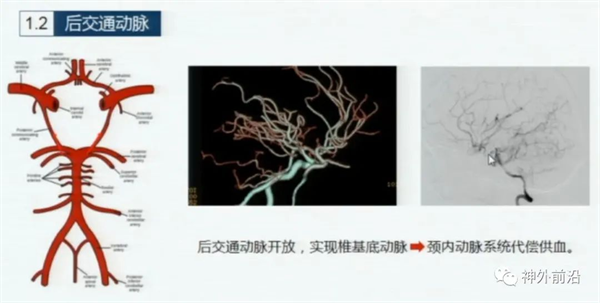
上图7示,后交通动脉开放沟通前后循环的血流
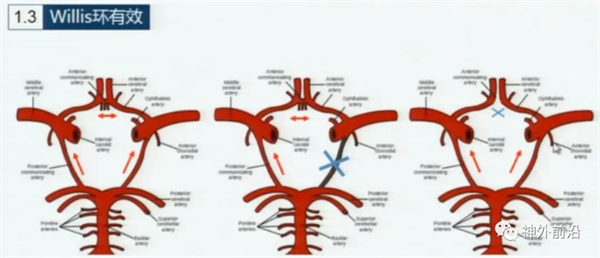
上图8示,Willis环代偿有效并循环包括前交通动脉、双侧后交通动脉开放。
前交通动脉开放,一侧后交通动脉不开放;前交通动脉不开放,
但是双侧后交通是开放的,Willis环也是可以互相沟通的。
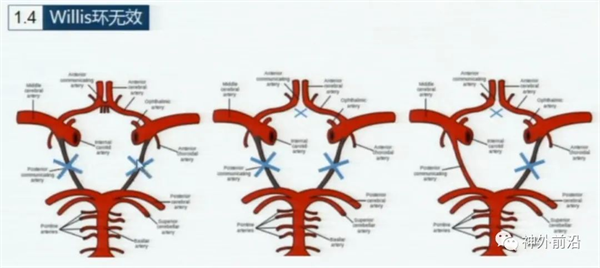
上图9示,的Willis环代偿无效情况是要关注,如前交通动脉开放,双侧后交通动脉不开放,
两侧血液供应还是能够沟通的。如果前交通动脉不开放,且后交通动脉又不开放,后循环
和左右大脑半球的前循环供血完全孤立的,这种情况下,无论是进行CEA手术和CAS
手术,手术医生都要非常慎重,尽量缩短手术时间。如果前交通动脉不开放,
一侧后交通动脉开放,半侧脑血流是通畅的,手术要关注另一侧。

上图10,CTA示通过左侧前交通动脉向右侧供血,对侧A1纤细,对侧颈内动脉是闭塞的,术后出现脑梗死加重。
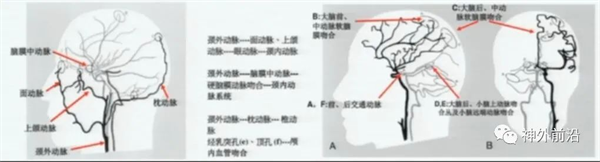
Willis环代偿不良的CCO患者术后未发生脑卒中的原因何在?在分析一级血管代偿不好、术后并未出现并发症的CCO-CEA患者资料,发现存在着二级代偿的可能,推测受到慢性脑缺血的刺激,出现血管代偿供血,包括胼周动脉、眼动脉、脑膜动脉和脉络膜动脉等(上图11)。
推测CCO患者耐受缺血的机制,包括颅内一级血管代偿(前交通、后交通动脉)形成,二级血管代偿形成,如眼动脉、胼周动脉、脉络膜动脉等代偿模式,同时长期低灌注使脑组织对缺氧的耐受能力增强,从而帮助降低术后脑梗死发生。
6.症状对围手术期并发症的影响
文献报道症状是术后脑卒中的唯一独立危险因素,而不是CCO。本组例数少,未发现相关结论。
7.高龄对围手术期并发症的影响
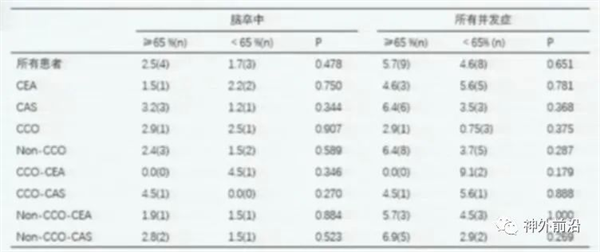
文献报道大于75岁是CEA干预的高危险因素。本组CCO-CEA亚组,平均年龄63岁,70岁以上有5人,这组病例年龄相对小,无相似结论。
四、研究结论
CEA和CAS是治疗伴对侧颈动脉闭塞的颈动脉狭窄患者是安全有效的办法,预后无明显差别;CCO不是CEA手术的危险因素;代偿动脉未开放可能是颈动脉狭窄患者术后脑卒中的危险因素,尤其是接受CEA治疗者。
术者简介

张岩,医学博士、主任医师,教授,博导,首都医科大学附属北京天坛医院神经外科脑血管病二病区副主任。中国老年医学学会急诊分会常委,中国研究型医院学会脑血管病学专业委员会委员。负责国家自然科学基金面上项目,发表论著30余篇,参编《颅脑肿瘤外科学》、《血管神经外科学》等专著。作为赵继宗院士团队成员获得国家科技进步二等奖、中华医学科技奖一等奖等。











